
今後、どのようになるのですか?
教授 猪阪 善隆 先生
2022.03.28 教えて!ドクター
ドクターコラム
和歌山県立医科大学 腎臓内科学 教授 重松 隆 先生
和歌山県立医科大学 腎臓内科学 教授 重松 隆 先生

掲載日:2019/12/05
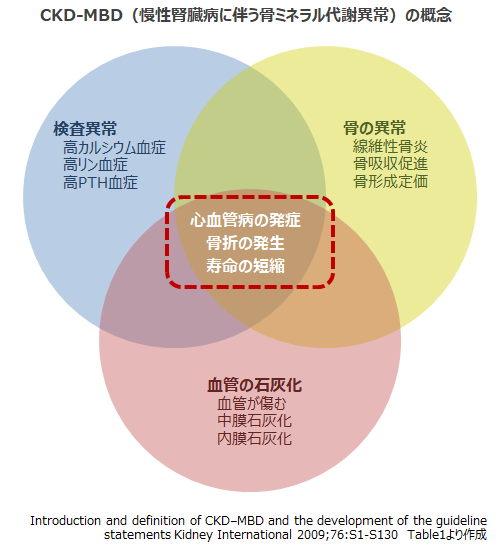
「CKD-MBD」という用語を聞かれたことがあるでしょうか?これはChronic Kidney Disease(CKD:慢性腎臓病)に伴って起こるMineral & Bone Disorder(MBD : 骨ミネラル代謝異常)を表した用語で、約15年前から使われるようになってきた言葉です。20世紀には、腎臓病の患者さん(特に透析患者さん)においては、骨や関節の病気が頻繁に起こり、患者さんの生活の質をずっと下げ続けてきました。この頃は、腎臓病の患者さんに見られる骨関節障害は、Renal OsteoDystrophy(ROD : 腎性骨異栄養症)と呼ばれていました。特に透析患者さんに多く見られたので、「透析骨症」とも呼ばれていました。「腎性骨異栄養症」という名前は、栄養と関係が深い病気と考えられていたことに由来します。
腎臓と骨に関わるミネラル:カルシウムとリン
腎臓は「活性型ビタミンD」を産生する内分泌臓器でもあります。ドラッグストアなどで「ビタミンD」というサプリを目にしたことがあるかもしれません。ビタミンDは、日光に当たって皮膚から作られたり、食べ物から摂取されたりする脂溶性ビタミンの1つです。このビタミンDを原料として腎臓で作られるホルモンが活性型ビタミンDです。活性型ビタミンDは、血液中のカルシウムを保ち、骨を作るホルモンです。そのため、腎臓病で腎臓の働きが落ちると、活性型ビタミンDが不足し、血液中のカルシウムが低下して(低カルシウム血症)骨がスカスカになります。
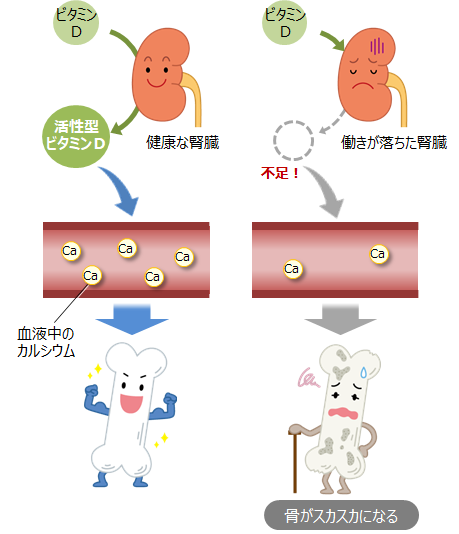
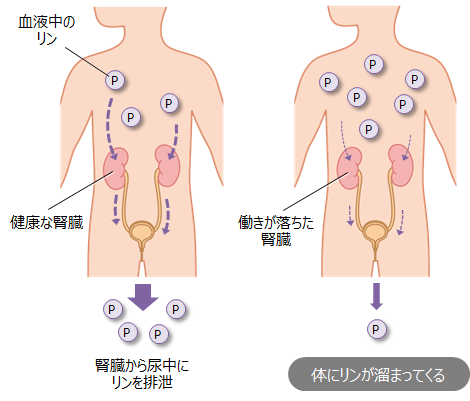
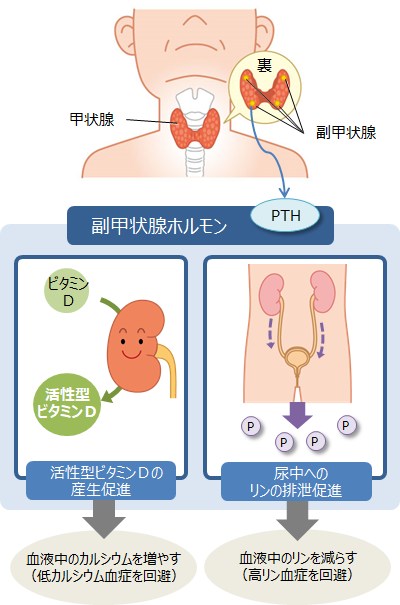
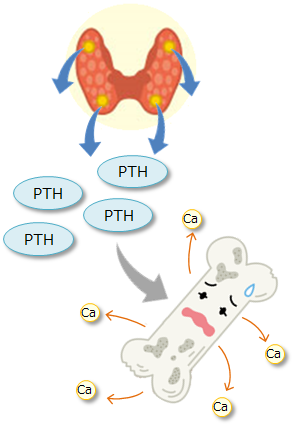
カルシウムは不足しやすいミネラルで、腎臓病の患者さん(特に透析患者さん)は、低カルシウム血症と高リン血症になりやすいです。しかし、人間の体はよくできており、腎機能が落ちてきても、すぐには低カルシウム血症と高リン血症にならない仕組みがあります。それは、首のところに存在する甲状腺の脇にある「副甲状腺」という内分泌臓器から「副甲状腺ホルモン」というホルモンが分泌され、活性型ビタミンDの産生を促進してくれるとともに、尿中へのリン排泄を促進してくれるという仕組みです。この副甲状腺は、名前は甲状腺に似ていますが、実は全く別の内分泌臓器です。「副」と付いてはいますが、甲状腺にも決して劣らないくらい重要な臓器で、骨ミネラル代謝の守り神です。「上皮小体」という別名もありますが、これもパッとしないですね。名前で損している代表的な臓器です。

2022.03.28 教えて!ドクター

2022.03.28 教えて!ドクター

2022.03.24 慢性腎臓病の基礎知識

2023.11.07 教えて!ドクター