
2018.04.12 腎移植の基本情報
ドクターコラム
聖マリアンナ医科大学 腎臓高血圧内科
長谷川 正宇 先生、谷澤 雅彦 先生、柴垣 有吾 先生
聖マリアンナ医科大学 腎臓高血圧内科
長谷川 正宇 先生、谷澤 雅彦 先生、柴垣 有吾 先生

掲載日:2017/10/26
☞ 「病院を探そう!」聖マリアンナ医科大学病院のご紹介ページ
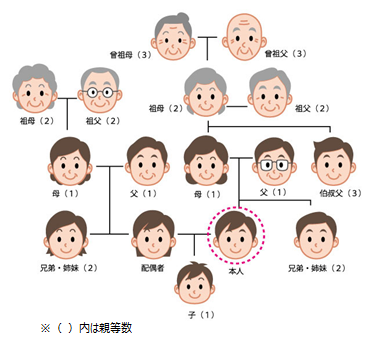
日本では、生体腎ドナーになれるのはレシピエント(腎移植を受ける人)の親族に限られます。具体的には、6親等以内の血族、配偶者、3親等以内の姻族がドナーになることができます(☞ 生体腎ドナーの適応条件)。2017年に行われた生体腎移植におけるドナーの内訳は、39.6%がレシピエントの配偶者、37.2%が親となっています(*1)。
※2021年に行われた生体腎移植においては、42.8%が配偶者、30.2%が親でした(*11)。
生体腎ドナーは、腎提供により必ず腎機能は低下します。一般的には腎提供後の腎機能は、提供前の6~7割程度になるといわれており(*3,4)、日本では腎提供により8~9割程度の人がeGFR 60 ml/min/1.73㎡以下となります(*4)。しかし、もともと正常な腎機能を持ち健康であるため、ほとんどの場合では進行性腎障害とならず、安定することが知られています(*5)。
これまで生体腎ドナーは、腎提供後の死亡リスクも末期腎不全になるリスクも一般人と比較して変わらないとされてきました。生体腎ドナーの生存率は一般人と比較しても良好であることが、海外でも日本でも報告されています(*6,7)。
しかし、もともとドナーになれるのは、一般的にはとても健康な人だけです。そのため、腎提供がドナーの体に与える影響を知るためには、腎提供前のドナーと同じくらい健康な人と、腎提供後のドナーを比較する必要があります。
最近の研究から、ドナーと同じくらい健康な人と比較した場合には、腎提供後15年以上の長期では心血管病による死亡リスクが若干高くなることが分かってきました(*8)。また、ドナーが末期腎不全になるリスクも、一般人よりははるかに低いですが、ドナーと同じくらい健康な人と比較した場合には、発症リスクが若干高くなることも分かっています(*8,9)。特に40歳台以下の若いドナーでは、長期的に見たリスクという点からも注意が必要です。また、高血圧・糖尿病・蛋白尿などを合併している場合も、進行性に腎機能低下を起こす可能性が十分にあるため、注意しなければなりません。
レシピエントだけでなく、ドナーも術後を健康に過ごすことができて、はじめて生体腎移植は成功と言えます。そのため、腎移植後の外来受診は、レシピエントと同じように、ドナーにとっても非常に重要であり、ドナーは術後に定期的(最低でも1年に1回)かつ長期(10年以上)の外来受診が必須です。アメリカでは、移植後10年で約3%のドナーしか外来受診を継続していなかったという報告があります(*10)。
ドナーは"もともと健康である"という意識があるため、移植後もずっと健康であると考えて外来受診をやめてしまうことが原因と考えられています。ドナーの健康を守るためには、患者さんも医療者側も意識的にドナーの外来受診を継続していくことが重要です。


生体腎移植はドナーの善意により行われるからこそ、ドナーの健康は守られなければなりません。もし生体腎ドナーになった場合は、上記の点に注意していただき、レシピエントとともに健康な生活を過ごしてください。
☞ 参考:生体腎ドナーインタビュー
☞ 「病院を探そう!」聖マリアンナ医科大学病院のご紹介ページ
<出典>
*1 日本移植学会・日本臨床腎移植学会. 腎移植臨床登録集計報告(2018)移植 2018;53:89-108
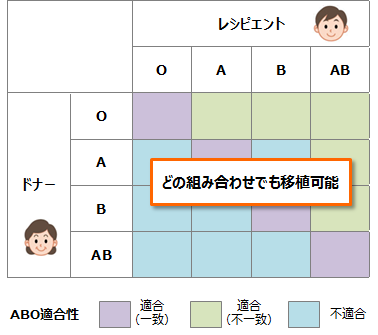
*2 Takahashi K, Saito K. ABO-incompatible kidney transplantation. Transplantation Reviews 2013;27:1-8
*3 Yazawa M, et al. Kidney function, albuminuria and cardiovascular risk factors in post-operative living kidney donors: a single-center, cross-sectional study. Clin Exp Nephrol 2011;15:514-521
*4 Kido R, et al. Very low but stable glomerular filtration rate after living kidney donation: is the concept of "chronic kidney disease" applicable to kidney donors? Clin Exp Nephrol 2010;14:356-362
*5 Saito T, et al. Changes in glomerular filtration rate after donation in living kidney donors. Int Urol Nephrol 2015;47:397-403
*6 Hassan N, Ibrahim MD, et al. Long-Term Consequences of Kidney Donation. N Engl J Med 2009;360:459-469
*7 Okamoto M, et al. Short- and Long-Term Donor Outcomes After Kidney Donation: Analysis of 601 Cases Over a 35-Year Period at Japanese Single Center. Transplantation 2009;87:419-423
*8 Mjen G, Hallan S, et al. Long-term risks for kidney donors. Kidney Int 2014;86:162-167
*9 Muzaale AD, Massie AB, et al. Risk of End-Stage Renal Disease Following Living Kidney Donation. JAMA 2014;311:579-586
*10 Mandelbrot, DA, et al. Practices and barriers in long-term living kidney donor follow-up: a survey of US transplant centers. Transplantation 2009;88:855-860
*11 日本移植学会・日本臨床腎移植学会. 腎移植臨床登録集計報告(2022)移植 2022;57:199-219