
蛋白尿が出ていると言われました。どうしたらいいですか?
蛋白尿が出ていると言われました。どうしたらいいですか?
筑波大学医学医療系臨床医学域腎臓内科学 教授 山縣 邦弘 先生
筑波大学医学医療系臨床医学域腎臓内科学
教授 山縣 邦弘 先生
教授 山縣 邦弘 先生
2023.04.01 教えて!ドクター
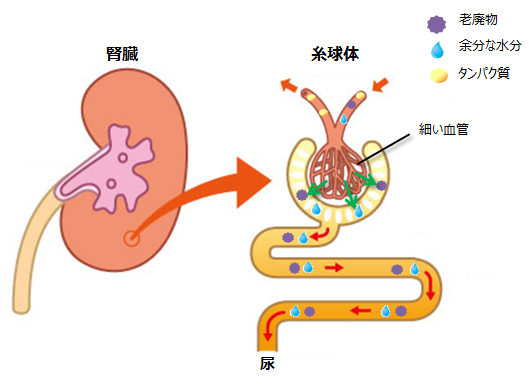
慢性腎臓病の原疾患(原因疾患)にはさまざまなものがあります。
監修:東京女子医科大学 糖尿病センター 内科学(第三)講座 教授・講座主任 馬場園 哲也 先生
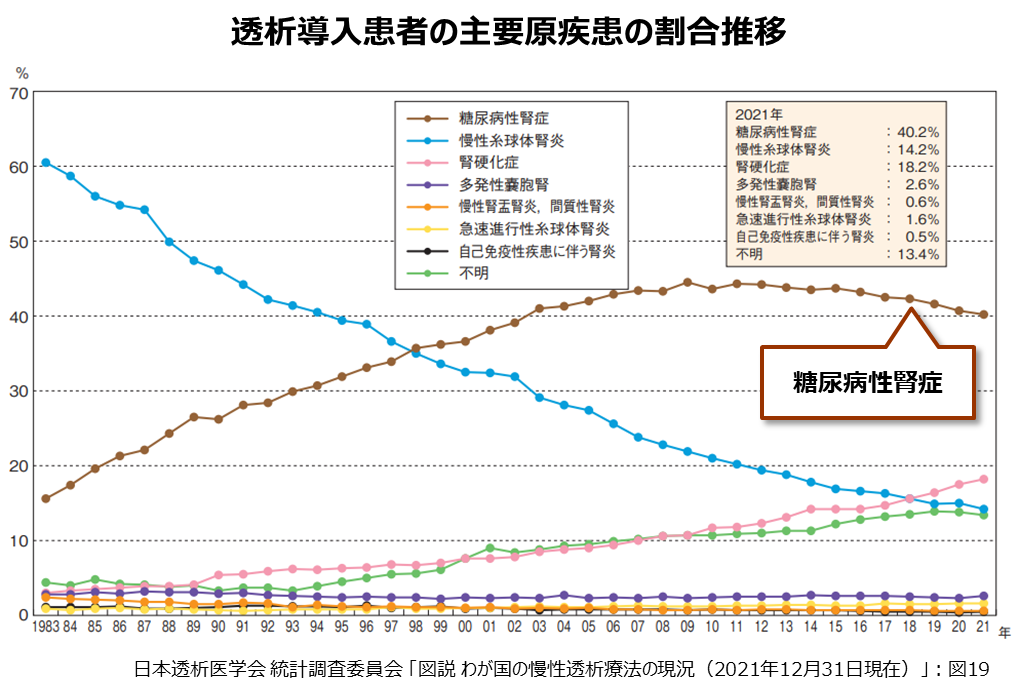
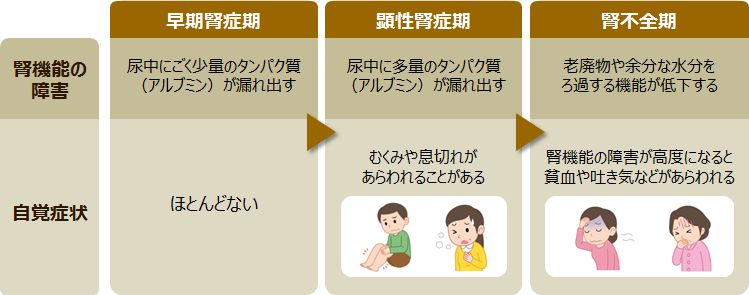
厚生労働省の患者調査(2014年)によると、糖尿病の患者数は316万6,000人で、過去最高となりました(*1)。糖尿病の主な合併症の1つである糖尿病性腎症は、1998年以降、透析導入の原因として最も多い疾患となっています。


<出典>
*1 厚生労働省 2014年患者調査の概況
*2 日本腎臓学会 CKD診療ガイド2012

2023.04.01 教えて!ドクター

2023.04.01 教えて!ドクター

2023.09.29 教えて!ドクター

2023.10.13 教えて!ドクター